Hola lectores de este blog una disculpa por tardar mucho en poner la ultima parte de Zoonosis, espero que esta nota sobre las enfermedades transmitidas por animales hacia las personas les haya sido de gran ayuda para poder evitar contagiarse, y tener un gran higiene personal y sobre sus mascotas. Bueno espero que les guste la ultima parte, ya saben que este blog esta dedicado para ustedes, y si se nos hace posible subiremos temas que les ayuden con sus tareas, prevenir alguna enfermad, informar y lo principal entretenerlos.
Borreliosis de Lyme
Es una enfermedad multisistémica, transmitida por garrapatas del género Ixodes y provocada por la Espiroqueta Borrelia burgdorferi. Se cree que también es posible la transmisión directa a través de la orina.
Los signos clínicos en personas infectadas son: dermatosis inflamatoria localizada o generalizada, poliartritis supurativa, miocarditis y meningoencefalitis.
 Las principales manifestaciones agudas son: fiebre, dolor de cabeza, vómitos, mialgia (dolor muscular), artralgia (dolor articular) y linfomegalia regional (inflamación de ganglios infáticos de la zona).
Las principales manifestaciones agudas son: fiebre, dolor de cabeza, vómitos, mialgia (dolor muscular), artralgia (dolor articular) y linfomegalia regional (inflamación de ganglios infáticos de la zona). La lesión dermatológica característica en el lugar de la picadura de la garrapata es eritematosa (piel enrojecida) e indolora, que se expande, conocida como eritema crónico migratorio.
La artritis es el principal hallazgo clínico crónico. Puede aparecer síncope o insuficiencia cardiaca, como manifestación tardía de arritmias cardiacas. También se observan manifestaciones neurológicas, como cefalea, fotofobia, cambios del comportamiento y déficits de nervios craneales u otras motoneuronas inferiores en personas con borreliosis no tratada.
El diagnóstico, tanto en perros como en personas se realiza por la determinación de títulos de IgG.
El tratamiento en personas y en animales de compañía es similar y consta de la administración de antimicrobianos como Tetraciclina, derivados de la penicilina y eritromicina. El control se realiza mediante:
Lucha contra las garrapatas en el perro (collares, baños de Amitraz) y en el medio (fumigación de plantas, etc).
Vacuna contra la borreliosis canina
Rabia
Es una enfermedad infecciosa producida por un rabdovirus que causa una encefalomielitis irreversible y mortal.
Afecta a las Aves y a los Mamíferos pero la sensibilidad de las distintas especies a la enfermedad es diferente:
b) Baja en la zarigueya.
c) Moderada en el hombre, perro, caballo, oveja y cabra.
d) Alta en el gato, conejo cobaya, murciélago, vampiro, mofeta, etc.
e) Muy alta en lobo, zorro, chacal, coyote, rata, perro, etc.
Los reservorios son los animales salvajes que padecen la enfermedad aunque sea levemente y se infectan entre sí bien por mordedura o bien por vía aérea. Ocasionalmente estos animales muerden a los animales domésticos que sufren rabia furiosa y pueden morder al hombre.
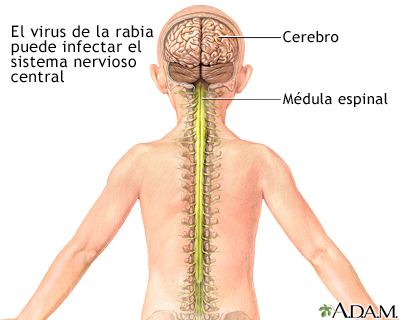
El virus penetra por la piel o las mucosas y se instala en las terminaciones nerviosas de la zona de entrada. Otra vía de ingreso puede ser la respiratoria, en lugares donde hay gran cantidad de virus como en cuevas de murciélagos. Una vez el virus ha ingresado en el organismo se difunde hacia el sistema nervioso central, siendo este periodo de incubación muy variable, dependiendo de la distancia de la herida hasta el mismo) pero en general entre 15 días y 3 meses (hasta años).
En las células nerviosas centrales (corteza, cerebelo, asta de Amón, encéfalo) produce un efecto citopático con un cuadro de encefalitis aguda con formación, en el interior de las células, de los llamados corpúsculos de Negri.
En cuanto a los síntomas se pueden distinguir tres periodos:
1. periodo mudo Con cambio de conducta, luego agitación, irritabilidad, trastornos respiratorios, alteración del apetito y del gusto y dificultad y dolor en deglución que produce sialorrea y negativa del animal a comer y beber (de aquí el nombre de hidrofobia).
2. periodo maníaco con síntomas más intensos, furor violento, agresividad, alteración de la voz (por parálisis de los nervios faríngeos).
3. periodo paralítico, puede comenzar a los 3-4 días de manifestarse la enfermedad, sobreviene parálisis de los músculos del tronco y los miembros, comenzando por el tercio posterior y muerte.
En los rumiantes falta o tiene muy corta duración el periodo maníaco, sin embargo en el cerdo los fenómenos de irritabilidad son muy violentos.
Su tratamiento implica:
a) Controles de seguimiento de los animales salvajes y del tráfico y circulación de animales.
En caso de mordedura por un perro o gato, se les mantendrá en cuarentena durante 15 días, si el animal era infectante en el momento de la mordedura, los signos de la enfermedad se presentarán generalmente dentro de 5 días, en ese caso deben sacrificarse y remitir la cabeza intacta mantenida en hielo al laboratorio para examinar el cerebro en busca de evidencias de rabia, igual en el caso de que el animal muriera durante la cuarentena.
En el caso de que el agresor fuera un animal salvaje, si es sospechoso de rabia y es posible su captura, deben ser sacrificados.
Sacrificio inmediato de animales domésticos no vacunados mordidos por un animal que se sabe esta rabioso.
Educación sanitaria para concienciar a los propietarios de dueños de perros y gatos de la obligación de vacunarlos, de llevar a los perros con correa y al público en general de no recoger ni tocar animales salvajes ni domésticos que muestren un comportamiento extraño y no mantener en el domicilio animales salvajes.
Salmonelosis
Constituye una infección bacteriana intestinal corriente en el perro producida por diversos gérmenes del género Salmonella.
El contagio puede producirse a través de agua o comida contaminadas más frecuentemente que por el contacto con heces de animales de compañía infectados, pero existe el riesgo de contraer cepas de Salmonella resistentes a antibióticos, debido a la administración frecuente de antimicrobianos a los animales.
Los síntomas son conocidos: fiebre, nauseas, vómitos, dolor abdominal, diarrea, deshidratación, etc.
En el tratamiento de pacientes humanos o animales se utilizan los mismos fármacos: Cloranfenicol, Trimetroprim-Sulfamida, Amoxicilina. En el caso de septicemia es imprescindible la administración de líquidos y antibióticos, generalmente por vía endovenosa.
Sarna Sarcóptica
Esta producida por el ácaro Sarcoptes scabiei que se aloja en galerías que excava en la epidermis del hombre y los animales.
Pone sus huevos de los que nacen larvas que cavan túneles mientras migran, dan ninfas que a su vez se transforman en tritoninfas y éstas a su vez en adultos.
La Sarna Sarcóptica afecta al hombre y a todos los animales que explota y también muchos de los silvestres pero es el perro el animal que con más frecuencia la transfiere al hombre por vivir en más estrecho contacto con él.
 En el hombre la enfermedad se caracteriza por galerías en el estrato córneo de la piel, estos surcos son muy finos y tortuosos, difíciles de observar sin ayuda de una lupa, se sitúan sobre todo en los espacios interdigitales, dorso de la mano, axilas,codos, torso, región inguinal, pecho, pene y vientre. El síntoma más prominente es el prurito intenso, especialmente durante la noche, cuando el paciente se rasca, se originan nuevos focos de sarna y, a menudo infecciones purulentas. Puede haber sensibilización alérgica.
En el hombre la enfermedad se caracteriza por galerías en el estrato córneo de la piel, estos surcos son muy finos y tortuosos, difíciles de observar sin ayuda de una lupa, se sitúan sobre todo en los espacios interdigitales, dorso de la mano, axilas,codos, torso, región inguinal, pecho, pene y vientre. El síntoma más prominente es el prurito intenso, especialmente durante la noche, cuando el paciente se rasca, se originan nuevos focos de sarna y, a menudo infecciones purulentas. Puede haber sensibilización alérgica. En los animales generalmente se inicia en la cabeza y las zonas del cuerpo de piel fina, en el perro en el hocico, orejas y codos. Los ácaros producen intenso prorito, pérdida del pelo con formación de pápulas y vesículas que se abren y cubren de escamas y placas costrosas. Hay proliferación de tejido conjuntivo y queratinización con el consiguiente engrosamiento de la piel y formación de pliegues.
El ácaro se trasmite por contacto estrecho y menos frecuentemente por objetos contaminados. Los parásitos pueden sobrevivir algunos días en la ropa, lechos de los animales, arreos y mantas. La sarna humana se trasmite sobre todo de un hombre a otro, pero también pueden transmitirla al hombre los animales domésticos, sobre todo el perro.
El diagnóstico se realiza por raspado de la lesión tratado con una solución de hidróxido de potasio para observar al microscopio al parásito.
Su tratamiento y prevención comprende el tratamiento a los animales y del hombre se realiza mediante baños o aspersiones con soluciones de Lindano, Benzoato de bencilo o Amitraz.
La mejor medida de prevención consiste en el tratamiento de animales enfermos, e higiene en el manejo de animales.
Hanta
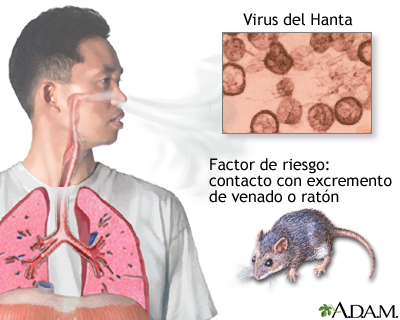
Es un virus que vive en el ratón silvestre y que al transmitirse al hombre produce una enfermedad que puede ser mortal.
Está presente en casi todos los países del mundo. En América, produce fiebre con insuficiencia respiratoria que ha provocado la muerte de cerca del 50% de los infectados.
Siendo los más predispuestos:
b) Trabajadores portuarios.
c) Desratizadores.
d) Escolares de establecimientos rurales o suburbanos.
e) Personas que acampan al aire libre o en zonas de camping.
f) Personas que se alojan en albergues.
Para esta enfermedad todavía no existe cura ni vacuna. Mientras más rápido se reciba atención médica, más alta es la posibilidad de recuperación.
El portador de este virus, identificado hasta hoy, es el ratón silvestre de cola larga, pudiendo adquirirse:
a) Al respirar aire contaminado por excrementos (deposiciones), orina o saliva del ratón silvestre.
b) Al consumir alimentos o agua contaminados por excrementos, orina o saliva de estos roedores.
c) Al ser mordido por un ratón.
d) Al tomar un roedor con las manos descubiertas.
Sus síntomas son:
a) Fiebre, dolor de cabeza, dolores abdominales y a las articulaciones.
b) Dolores en la parte baja de la columna, náuseas y vómitos.
Posteriormente los síntomas se agudizan y se agregan:
c) Brusca alza de la temperatura y como síntoma principal, la dificultad para
e) respirar, causada por acumulación de líquido en los pulmones.
Su prevención considera:
a) Eliminar los ratones de su casa
. Conservar sus alimentos en envases bien cerrados
. Mantener la basura en recipientes con tapa
. No dejar restos de comida sobre muebles, piso, mesas, etc.
. Tapar agujeros con material firme.
. Enterrar la basura.
. Cortar a ras de suelo malezas y pastizales.
. Alejar bodegas y leñeras de su casa
. Desratizar y sellar casas, bodegas y galpones.
. Mantener su letrina o fosa séptica en buenas condiciones de higiene
. Si no dispone de agua potable, consumir hervida.
. No consumir alimentos mordidos por ratones.
Mal de las vacas locas
La primera res afectada por el mal de las vacas locas fue detectada en el Reino Unido en abril de 1985. Más de una década después, en 1996, aparecieron en el mismo país los primeros casos identificados de la versión humana de la misma dolencia, que fue denominada nueva variante de la enfermedad de Creutzfeldt-Jakob.
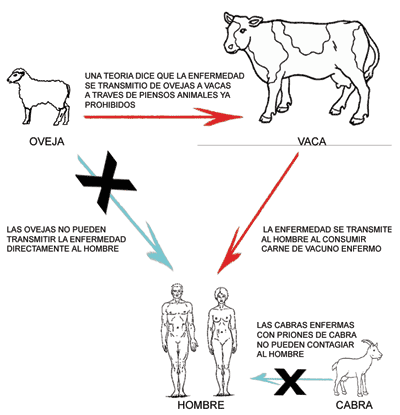 La Encefalopatía Espongiforme Bovina o enfermedad de las 'vacas locas, es una enfermedad producida por una proteína infecciosa, llamada prión, que transforma a la proteínas sanas en dañinas alterando su forma.
La Encefalopatía Espongiforme Bovina o enfermedad de las 'vacas locas, es una enfermedad producida por una proteína infecciosa, llamada prión, que transforma a la proteínas sanas en dañinas alterando su forma. Este mal se encuadra dentro de las denominadas encefalopatías espongiformes transmisibles, que incluye también enfermedades como la del Scrapie, que afecta a ovejas y cabras y la enfermedad crónica caquectizante del ciervo y del alce. Además, existe un grupo de enfermedades que afectan al hombre como el kuru humano o la enfermedad de Creutzfeldt Jacob (CJD).
Al tratarse de una enfermedad que afecta al tejido nervioso, produce alteraciones en el comportamiento de los animales como estados de nerviosismo, comportamiento agresivo y reticencias a sortear dificultades (atravesar puertas, subir o bajar peldaños). También, produce cambios locomotores y neurológicos como posturas anormales de cabeza, pérdida de peso y disminución de la producción láctea.
El proceso es lento y progresivo afectando a reses adultas, mayores de 30 meses, de ambos sexos y preferentemente en explotaciones de ganado lechero.
 La enfermedad se diagnosticó por vez primera en 1985 en el Reino Unido. Posteriormente se han detectado nuevos casos de reses enfermas de este mal en otros países europeos como Irlanda, Francia, Portugal, Alemania, Italia o España, entre otros.
La enfermedad se diagnosticó por vez primera en 1985 en el Reino Unido. Posteriormente se han detectado nuevos casos de reses enfermas de este mal en otros países europeos como Irlanda, Francia, Portugal, Alemania, Italia o España, entre otros. Hay dos hipótesis acerca del origen de la enfermedad. La primera de ellas afirma que, a principios de los años ochenta, el método que usaban los productores británicos para reutilizar en los piensos los despojos de las ovejas fue alterado: la temperatura se redujo y se eliminaron algunos solventes. Como consecuencia, los priones (agentes causantes del mal) que infectaban a las ovejas dejaron de ser inactivados en los piensos y contaminaron masivamente al ganado vacuno. La segunda hipótesis dice que la enfermedad se originó en un linaje de vacas por una mutación en el gen que fabrica el prión.
La EEB se transmite al hombre por el consumo de animales enfermos. Los tejidos de mayor riesgo, denominados Materiales Específicos de Riesgo (MER), son el cerebro, la médula espinal, los ojos, amígdalas, bazo y el intestino.
Hasta el momento se han detectado 90 casos en el Reino Unido y otros tres en Francia.
La enfermedad no tratamiento, siendo incurable y mortal tanto en las reses como en los seres humanos. Puede tardar más de 10 años en manifestar sus síntomas.
Espero que despues de esta notas, seamos muy precavidos y que tengamos muy buena salud, un saludo y gracias por seguir esta nota de Zoonosis.





0 comentarios:
Publicar un comentario